Trẻ Sinh Ra Không Có Hậu Môn: Nguyên Nhân & Điều Trị
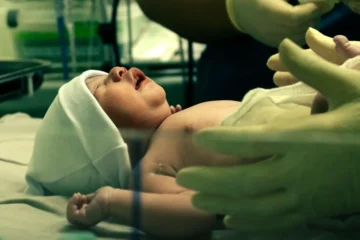
14/04/2026Dị tật trẻ sinh ra không có hậu môn, hay còn gọi là dị tật hậu môn trực tràng bẩm sinh, là một tình trạng y tế nghiêm trọng cần được can thiệp kịp thời. Đây là một khuyết tật phát triển trong thai kỳ, ảnh hưởng đến hệ tiêu hóa và chất lượng cuộc sống của trẻ, đòi hỏi sự hiểu biết sâu sắc từ phía gia đình và y tế.
Dị tật Trẻ Sinh Ra Không Có Hậu Môn Là Gì? (Dị Tật Hậu Môn Trực Tràng Bẩm Sinh)
Dị tật trẻ sinh ra không có hậu môn, còn được gọi là dị tật hậu môn trực tràng bẩm sinh (anorectal malformation – ARM), là một nhóm các khuyết tật bẩm sinh ảnh hưởng đến sự hình thành của hậu môn và trực tràng. Tình trạng này xảy ra khi ống tiêu hóa dưới của trẻ không phát triển hoàn chỉnh hoặc không kết nối đúng cách với bên ngoài cơ thể. Dị tật ARM có thể từ nhẹ đến nặng, với nhiều mức độ khác nhau về vị trí và mức độ bất thường. Ước tính, dị tật này ảnh hưởng đến khoảng 1/5000 trẻ sơ sinh trên toàn thế giới, không phân biệt giới tính hay chủng tộc. Đây là một trong những dị tật bẩm sinh đường tiêu hóa phổ biến nhất. Các hình thái của dị tật này bao gồm hậu môn bị bít kín hoàn toàn, hậu môn quá hẹp, hoặc trực tràng thông với các cơ quan khác như niệu đạo, bàng quang, hoặc âm đạo thông qua một lỗ dò bất thường. Việc phân loại mức độ dị tật, thường được chia thành cao, trung gian và thấp, có vai trò quan trọng trong việc xác định phác đồ điều trị phù hợp và tiên lượng cho trẻ.
Nguyên Nhân Dẫn Đến Dị Tật Không Có Hậu Môn Bẩm Sinh
Nguyên nhân chính xác gây ra dị tật trẻ sinh ra không có hậu môn vẫn chưa được hiểu rõ hoàn toàn. Tuy nhiên, các nhà khoa học tin rằng đây là kết quả của sự rối loạn trong quá trình phát triển phôi thai vào khoảng tuần thứ 5 đến thứ 7 của thai kỳ, khi cấu trúc của hậu môn và trực tràng bắt đầu hình thành. Trong giai đoạn này, hậu môn và trực tràng phát triển từ một cấu trúc duy nhất gọi là khoang ổ nhớp (cloaca), và sự phân chia không đầy đủ hoặc sai lệch của khoang ổ nhớp thành các ống tiêu hóa và tiết niệu-sinh dục có thể dẫn đến dị tật ARM. Mặc dù phần lớn các trường hợp xảy ra một cách ngẫu nhiên và không có yếu tố di truyền rõ ràng, một số nghiên cứu đã chỉ ra mối liên hệ với các hội chứng di truyền nhất định, chẳng hạn như hội chứng VACTERL (viết tắt của Vertebral defects, Anorectal malformations, Cardiac defects, Tracheo-esophageal fistula, Renal anomalies, và Limb defects). Các yếu tố môi trường, việc tiếp xúc với một số loại thuốc hoặc hóa chất trong thời kỳ mang thai cũng được đặt ra nhưng chưa có bằng chứng thuyết phục. Tuy nhiên, việc thiếu hụt axit folic, một loại vitamin B, đã được chứng minh là có liên quan đến việc ngăn ngừa một số dị tật bẩm sinh khác, nhưng vai trò của nó đối với dị tật hậu môn trực tràng vẫn còn đang được nghiên cứu. Phần lớn, dị tật này được coi là một biến cố ngẫu nhiên trong quá trình phát triển phôi thai.
Dấu Hiệu Nhận Biết Và Chẩn Đoán Sớm Trẻ Không Có Hậu Môn
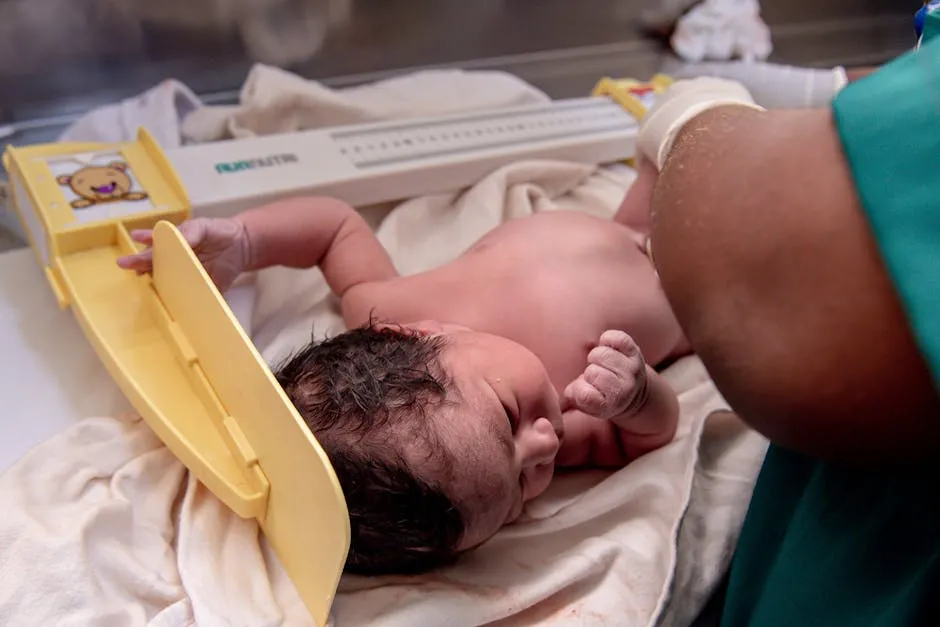
Dấu hiệu nhận biết trẻ sinh ra không có hậu môn thường rất rõ ràng ngay sau khi trẻ chào đời. Dấu hiệu điển hình nhất là việc không nhìn thấy lỗ hậu môn ở vị trí bình thường hoặc nhìn thấy lỗ hậu môn nhưng có kích thước rất nhỏ hoặc ở vị trí bất thường. Các dấu hiệu khác có thể xuất hiện trong vài giờ hoặc vài ngày sau sinh bao gồm chướng bụng, nôn mửa dịch mật hoặc dịch ruột, và không đi tiêu phân su trong vòng 24-48 giờ đầu. Phân su là dấu hiệu quan trọng cho thấy hệ tiêu hóa của trẻ đang hoạt động. Nếu trẻ có lỗ dò hậu môn trực tràng với bàng quang, niệu đạo hoặc âm đạo, phân có thể xuất hiện ở những vị trí bất thường này, ví dụ như trong nước tiểu hoặc âm đạo. Việc chẩn đoán sớm dị tật này là vô cùng quan trọng để có thể can thiệp kịp thời, tránh các biến chứng nghiêm trọng như tắc ruột, nhiễm trùng và suy dinh dưỡng. Chẩn đoán thường bắt đầu bằng việc khám lâm sàng kỹ lưỡng vùng hậu môn của trẻ ngay sau sinh. Sau đó, các bác sĩ có thể chỉ định các xét nghiệm hình ảnh như chụp X-quang vùng bụng với tư thế úp ngược (invertogram) để đánh giá vị trí cuối cùng của trực tràng so với cơ thắt hậu môn, siêu âm bụng để kiểm tra các dị tật kèm theo của thận và đường tiết niệu. Trong một số trường hợp, MRI vùng chậu có thể được sử dụng để đánh giá chi tiết hơn về cấu trúc giải phẫu và các cơ quan xung quanh. Điều quan trọng là phải chẩn đoán sớm và toàn diện, vì dị tật này thường đi kèm với các dị tật bẩm sinh khác, bao gồm cả các vấn đề liên quan đến đường tiêu hóa như phình đại tràng, cần được phát hiện và xử lý đồng thời.
Các Phương Pháp Điều Trị Dị Tật Trẻ Sinh Ra Không Có Hậu Môn
Điều trị dị tật trẻ sinh ra không có hậu môn chủ yếu là phẫu thuật, với mục tiêu tạo ra một hậu môn hoạt động bình thường, cho phép trẻ đi tiêu tự chủ và tránh các biến chứng lâu dài. Phương pháp phẫu thuật cụ thể sẽ phụ thuộc vào loại và mức độ của dị tật. Thông thường, quá trình điều trị được chia thành nhiều giai đoạn.
Phẫu thuật tạo hình hậu môn (Anorectoplasty)
Đây là phẫu thuật chính nhằm tạo ra một lỗ hậu môn mới và đưa trực tràng về đúng vị trí giải phẫu. Phẫu thuật tạo hình hậu môn thường được thực hiện sau khi trẻ đã được đánh giá kỹ lưỡng và chuẩn bị đầy đủ. Có nhiều kỹ thuật phẫu thuật khác nhau, trong đó phổ biến nhất là phẫu thuật tạo hình hậu môn qua ngả sau trực tràng (PSARP – Posterior Sagittal Anorectoplasty). Kỹ thuật này cho phép bác sĩ tiếp cận và tạo hình các cơ thắt hậu môn một cách chính xác, giúp cải thiện chức năng kiểm soát phân sau này. Thời điểm phẫu thuật có thể khác nhau tùy thuộc vào tình trạng của trẻ. Đối với dị tật thấp, phẫu thuật có thể được thực hiện ngay trong giai đoạn sơ sinh. Đối với dị tật cao và trung gian, trẻ thường cần phải trải qua phẫu thuật mở hậu môn nhân tạo trước.
Mở hậu môn nhân tạo (Colostomy)
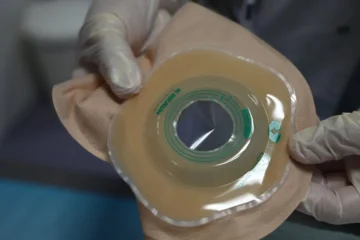
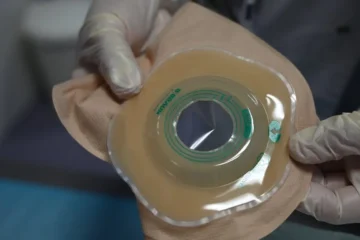
Trong nhiều trường hợp, đặc biệt là với các dị tật cao hoặc trung gian, trẻ sẽ cần được phẫu thuật mở hậu môn nhân tạo (colostomy) trước khi thực hiện phẫu thuật tạo hình hậu môn chính. Đây là một thủ thuật tạm thời, trong đó một phần của ruột già được đưa ra ngoài thành bụng và tạo thành một lỗ mở (stoma) để phân được thải ra ngoài vào một túi chứa. Mục đích của việc mở hậu môn nhân tạo là để dẫn lưu phân, giúp làm sạch ruột dưới, giảm nguy cơ nhiễm trùng và tạo điều kiện cho trực tràng và các mô xung quanh lành lại trước khi phẫu thuật tạo hình hậu môn chính. Điều này cũng giúp trẻ tăng cân và khỏe mạnh hơn để chuẩn bị cho ca mổ lớn. Trong quá trình điều trị, đặc biệt là trước khi thực hiện phẫu thuật tạo hình hoàn chỉnh, trẻ có thể cần đến sử dụng túi hậu môn nhân tạo để dẫn lưu phân, giúp ruột non hồi phục và tránh nhiễm trùng. Hậu môn nhân tạo thường được đóng lại sau khi phẫu thuật tạo hình hậu môn đã thành công và trẻ đã hồi phục.
Chăm sóc sau phẫu thuật và phục hồi chức năng
Sau phẫu thuật tạo hình hậu môn, giai đoạn chăm sóc và phục hồi chức năng là cực kỳ quan trọng để đảm bảo kết quả tốt nhất. Trẻ sẽ cần được theo dõi sát sao để phát hiện sớm các biến chứng như nhiễm trùng, hẹp hậu môn hoặc rò rỉ phân. Một phần quan trọng của quá trình phục hồi là chương trình giãn hậu môn (anal dilatation), được thực hiện thường xuyên tại nhà theo hướng dẫn của bác sĩ. Việc này giúp ngăn ngừa sẹo và hẹp hậu môn, duy trì kích thước lỗ hậu môn mới. Bên cạnh đó, việc quản lý chức năng ruột, bao gồm chế độ ăn uống, sử dụng thuốc nhuận tràng hoặc thụt tháo, có thể cần thiết để kiểm soát táo bón hoặc són phân, một thách thức phổ biến ở những trẻ này. Chăm sóc dinh dưỡng cũng rất quan trọng để đảm bảo sự phát triển thể chất của trẻ. Sự hợp tác chặt chẽ giữa gia đình và đội ngũ y tế đa chuyên khoa (phẫu thuật nhi, tiêu hóa nhi, vật lý trị liệu, tâm lý) là chìa khóa để đạt được kết quả lâu dài tốt nhất.
Biến Chứng và Những Thách Thức Khi Trẻ Không Có Hậu Môn
Dị tật trẻ sinh ra không có hậu môn và quá trình điều trị có thể dẫn đến một số biến chứng và thách thức đáng kể, ảnh hưởng đến sức khỏe và chất lượng cuộc sống của trẻ. Ngay sau sinh, nguy cơ tắc ruột là rất cao nếu dị tật không được chẩn đoán và xử lý kịp thời, gây ra chướng bụng, nôn mửa và có thể dẫn đến nhiễm trùng huyết đe dọa tính mạng. Nhiễm trùng đường tiết niệu cũng là một biến chứng phổ biến, đặc biệt ở những trẻ có lỗ dò hậu môn trực tràng vào đường tiết niệu, do vi khuẩn từ phân có thể dễ dàng xâm nhập và gây viêm. Về lâu dài, các vấn đề về chức năng ruột là thách thức lớn nhất. Khoảng 30-50% trẻ sau phẫu thuật vẫn có thể gặp phải tình trạng táo bón mạn tính hoặc són phân (encopresis) do khả năng kiểm soát cơ thắt hậu môn không hoàn hảo và giảm cảm giác trực tràng. Táo bón nặng có thể dẫn đến đau bụng, khó chịu và thậm chí là phình đại tràng thứ phát. Ngược lại, són phân có thể gây ra những vấn đề về vệ sinh, ảnh hưởng đến tâm lý và sự tự tin của trẻ khi lớn lên. Hẹp hậu môn sau phẫu thuật cũng là một biến chứng có thể xảy ra, đòi hỏi phải tiếp tục giãn hậu môn hoặc đôi khi cần phẫu thuật chỉnh sửa lại. Ngoài ra, do dị tật ARM thường đi kèm với các dị tật bẩm sinh khác (như dị tật tim, thận, cột sống), trẻ có thể cần điều trị đồng thời cho nhiều vấn đề sức khỏe khác, làm tăng độ phức tạp của quá trình chăm sóc.
Tương Lai và Chất Lượng Cuộc Sống Của Trẻ Không Có Hậu Môn
Với những tiến bộ trong y học và phẫu thuật nhi, tiên lượng cho trẻ mắc dị tật trẻ sinh ra không có hậu môn đã được cải thiện đáng kể trong những thập kỷ gần đây. Hầu hết trẻ em bị dị tật ARM đều có thể sống một cuộc sống khỏe mạnh và đầy đủ. Tuy nhiên, chất lượng cuộc sống lâu dài phụ thuộc rất nhiều vào loại dị tật ban đầu, mức độ phức tạp của phẫu thuật và hiệu quả của việc chăm sóc sau phẫu thuật. Mục tiêu chính là đạt được khả năng kiểm soát phân tốt nhất có thể. Nhiều trẻ em sẽ học cách kiểm soát việc đi tiêu thông qua các phương pháp quản lý ruột, bao gồm chế độ ăn uống, thuốc nhuận tràng, và đôi khi là thụt tháo định kỳ. Khoảng 50-75% trẻ em mắc dị tật thấp có thể đạt được khả năng kiểm soát phân khá tốt, trong khi tỷ lệ này có thể thấp hơn ở trẻ em mắc dị tật cao hoặc có các dị tật thần kinh kèm theo. Sự hỗ trợ từ gia đình, nhà trường và cộng đồng đóng vai trò then chốt trong việc giúp trẻ hòa nhập và phát triển bình thường. Các nhóm hỗ trợ dành cho cha mẹ và trẻ em mắc dị tật ARM cung cấp một mạng lưới quan trọng để chia sẻ kinh nghiệm, thông tin và sự đồng cảm. Mặc dù có thể đối mặt với những thách thức về y tế và tâm lý, với sự chăm sóc toàn diện và kiên trì, trẻ em bị dị tật hậu môn trực tràng bẩm sinh có thể phát triển thành những người lớn độc lập và có đóng góp cho xã hội.
Lời Khuyên Toàn Diện Cho Cha Mẹ Có Trẻ Sinh Ra Không Có Hậu Môn
Đối với các bậc cha mẹ có trẻ sinh ra không có hậu môn, đây là một hành trình đầy thử thách nhưng cũng tràn đầy hy vọng. Điều quan trọng nhất là tìm kiếm sự hỗ trợ y tế kịp thời từ đội ngũ chuyên gia giàu kinh nghiệm tại các bệnh viện nhi lớn. Chẩn đoán sớm và kế hoạch điều trị toàn diện sẽ tạo nền tảng vững chắc cho sự phục hồi của trẻ. Hãy kiên nhẫn và lạc quan, vì quá trình điều trị có thể kéo dài và đòi hỏi sự kiên trì từ cả trẻ và gia đình. Tham gia vào các nhóm hỗ trợ dành cho cha mẹ có con mắc dị tật tương tự có thể mang lại nguồn động viên, kiến thức và sự chia sẻ kinh nghiệm quý báu. Luôn chủ động học hỏi về tình trạng của con mình, đặt câu hỏi cho bác sĩ và tham gia tích cực vào các quyết định điều trị. Đừng ngần ngại tìm kiếm sự hỗ trợ tâm lý cho bản thân và gia đình nếu cần, vì đây là một giai đoạn đầy căng thẳng. Cuối cùng, hãy nhớ rằng tình yêu thương, sự kiên nhẫn và sự chăm sóc đúng đắn là chìa khóa giúp con bạn vượt qua mọi khó khăn và phát triển một cách tốt nhất.